Cet article fait partie d’une série un peu particulière :
📅 4 semaines
👉 4 épisodes
…pour vous parler d’une actualité brûlante. Plus précisément d’une solution qui marche, issue d’une collaboration unique entre acteurs publics, territoriaux et privés.
Bonne lecture !
Episode 1/4 : le problème
Offre de soin trop loin, trop rare, trop dure à mobiliser… Résidents, familles, directeurs appellent à l’aide, mais dans un désert médical, il est difficile de se faire entendre !
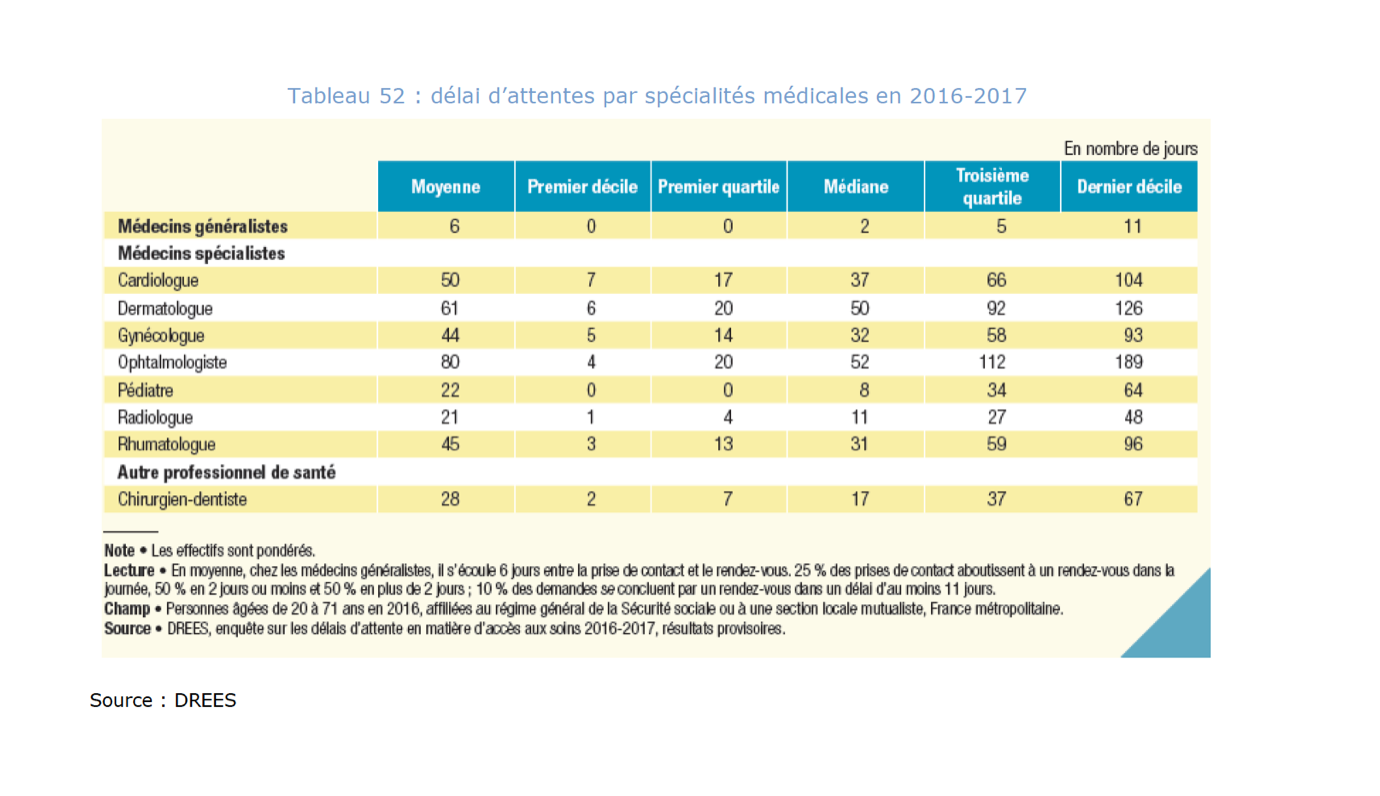
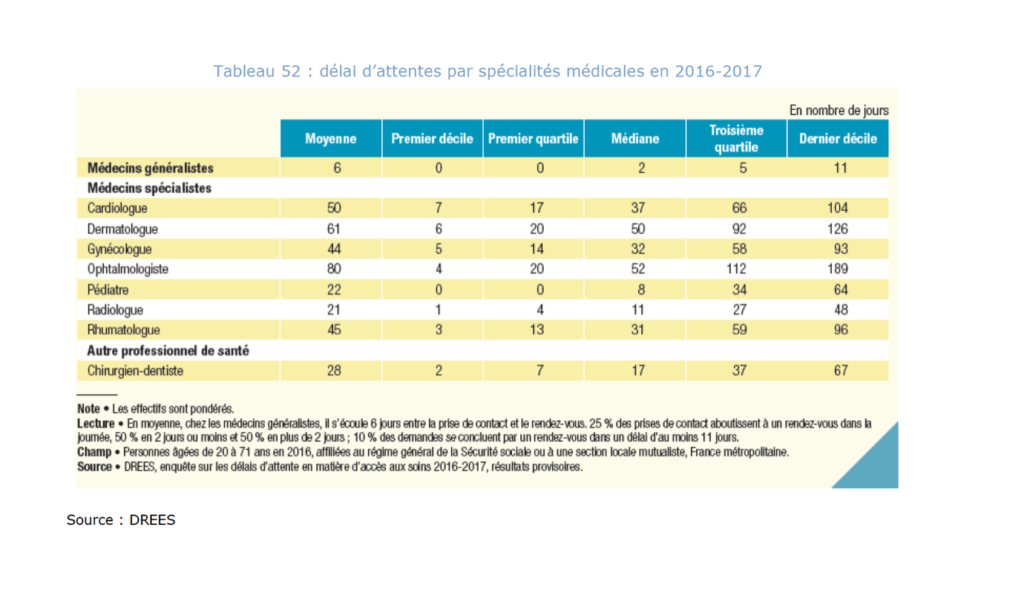
🏜 L’Ehpad, premier désert médical de France
Faire venir les médecins traitants au sein d’un Ehpad est une gageure. Le Conseil National de l’Ordre des Médecins (CNOM) s’en émeut lui-même, qualifiant pudiquement la permanence des soins ambulatoires (PDSA) de « problématique qui demeure peu traitée ». Dit clairement : les médecins ne se déplacent pas ou peu. La pratique en Ehpad est chronophage et le temps disponible faible. Comment s’en étonner, quand la difficulté d’accès au soin s’accroît déjà pour le grand public ?
Face au manque d’aide externe, on a tenté de renforcer les capacités médicales en interne. Les médecins coordonnateurs sont pourtant absents de 30% des établissements. Leur statut est peu clair, leur présence souvent à temps partiel. Le dénuement est encore plus criant en ce qui concerne la médecine de spécialité : à la baisse démographique s’ajoute un phénomène de concentration des spécialistes dans les centres urbains et souvent d’une surspécialisation des exercices.
Moins de médecins, plus de besoins
Il ne reste aujourd’hui que des miettes de soin : moins d’1 consultation de spécialité par résident et par an. Pour des personnes souffrant de 8 pathologies en moyenne, et qui passent près de 3 ans en Ehpad. Il est facile en rapprochant ces chiffres de comprendre qu’on ne soigne presque plus dans ces établissements : on choisit. On renonce. Faute d’un suivi médical adapté, en particulier dans une logique de prévention, c’est l’hospitalisation qui devient le seul moyen d’accès au soin. Environ 60% des passages aux urgences pourraient être évités si les maladies chroniques étaient correctement prises en charge en Ehpad.
Alors comment fait-on ? Le Haut conseil pour l’avenir de l’assurance maladie (HCAAM) nous donne une piste dans son rapport pour l’ « Organisation des Soins de proximité : garantir l’accès de tous à des soins de qualité ».
« Pour répondre aux défis de la santé publique, des pathologies chroniques, du grand âge, des populations vulnérables, des inégalités de santé, le travail en équipe pluriprofessionnelle organisée devra se diffuser plus largement […] par une organisation collective de la spécialité grâce à laquelle cette expertise spécialisée peut se projeter sur les territoires pour atteindre toutes les populations qui en ont besoin. »
À suivre dans notre prochain épisode : une solution.