Un vieux, ça va. 18 millions… bonjour les dégâts
Quand une compagnie d’électronique grand public comme Apple se met à vous parler d’apnée du sommeil et d’aides auditives, ce n’est plus un choix marketing : c’est un signe des temps. Et vous savez que nos sociétés occidentales sont engagées dans un sacré changement. La « silver tech » est un marché aussi massif et croissant (du moins tant qu’aucun milliardaire n’a encore trouvé le secret de l’immortalité).

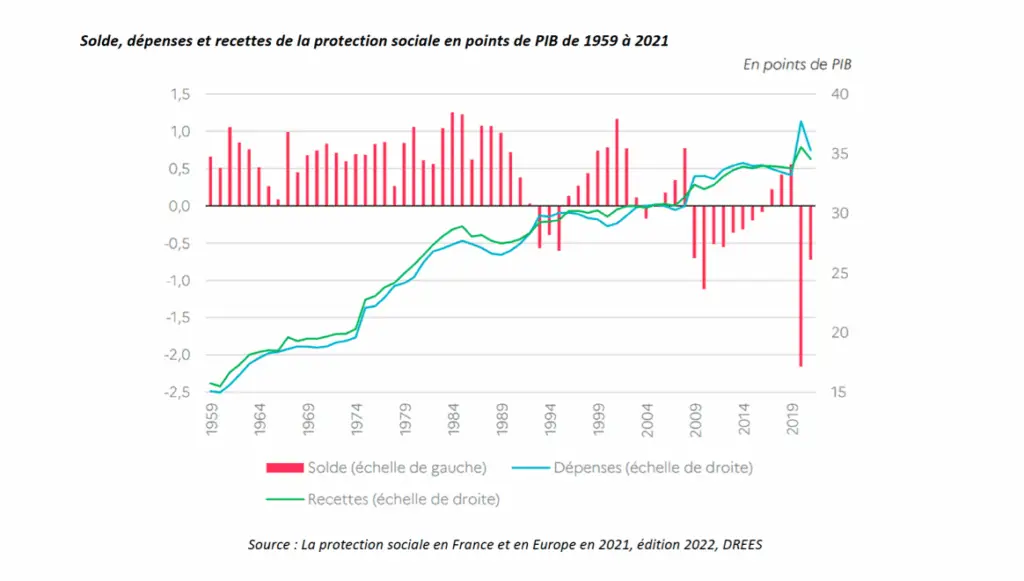
Ça, c’est pour l’approche marketing clinquante. Côté démographique, le tableau est moins réjouissant : dans dix ans, la France comptera plus de personnes de plus de 65 ans que de moins de 25 ans. Les plus de 60 ans sont actuellement 18 millions. Ils seront près de 24 millions en 2060. La génération du baby-boom atteint son plein potentiel : elle vieillit. Et ce n’est pas sans conséquences : nous ne sommes pas prêts.
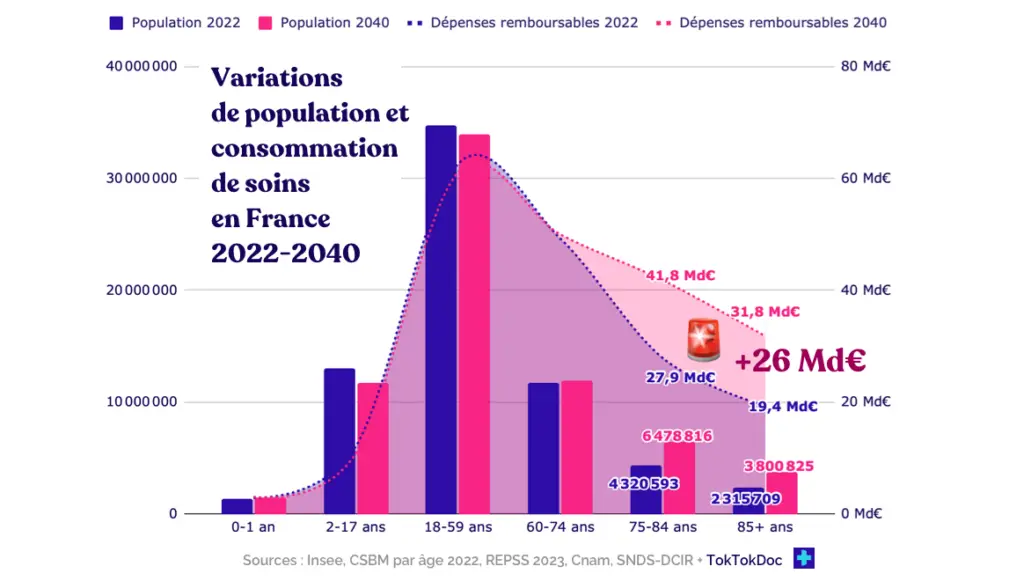
Car un vieux, ça coûte cher. À l’aune de la seule consommation de services et de biens médicaux (la CSMB), on peut s’attendre à voir une augmentation d’au moins 26 milliards d’euros en 2040. En plein psychodrame budgétaire, le chiffre détonne. Une personne de plus de 85 ans, c’est en 2022 plus de 8300€ de dépenses remboursables en soins de ville et en établissements de santé. Soit 3x la moyenne nationale. Pour le coût d’un vieux, on peut ainsi financer les soins de 4 nourrissons de moins d’un an, ou de 10 enfants de moins de seize ans. Faites votre choix.
Triple peine
Mais c’est encore plus grave docteur. La CSMB compte bien les dépenses remboursables en médicaments, transports, honoraires ou encore consultations externes, bref la consommation directe de soins. Restent toutes les dépenses indirectes, à commencer par la prise en charge de la dépendance. Selon les projections, le nombre de personnes dépendantes devrait atteindre 3,1 millions en 2030, puis 3,7 millions en 2040. Le rapport Libault recommandait déjà en 2019 d’augmenter le budget des dépenses publiques lié à la perte d’autonomie ou à la dépendance de 9,2 milliards d’euros d’ici à 2030.
Vous en voulez encore ? Parlons aussi du temps des aidants. Ils sont plus de 8 millions à aider régulièrement un proche. 4,3 millions interviennent matériellement et financièrement. 55 % exercent une activité professionnelle. Sans même compter l’impact sur la productivité ou la valeur ajoutée, la généralisation de l’allocation journalière du proche aidant (Ajpa) pourrait se chiffrer à près de 3 milliards d’euros supplémentaires selon la Chaire Transitions démographiques, transitions économiques (TDTE).
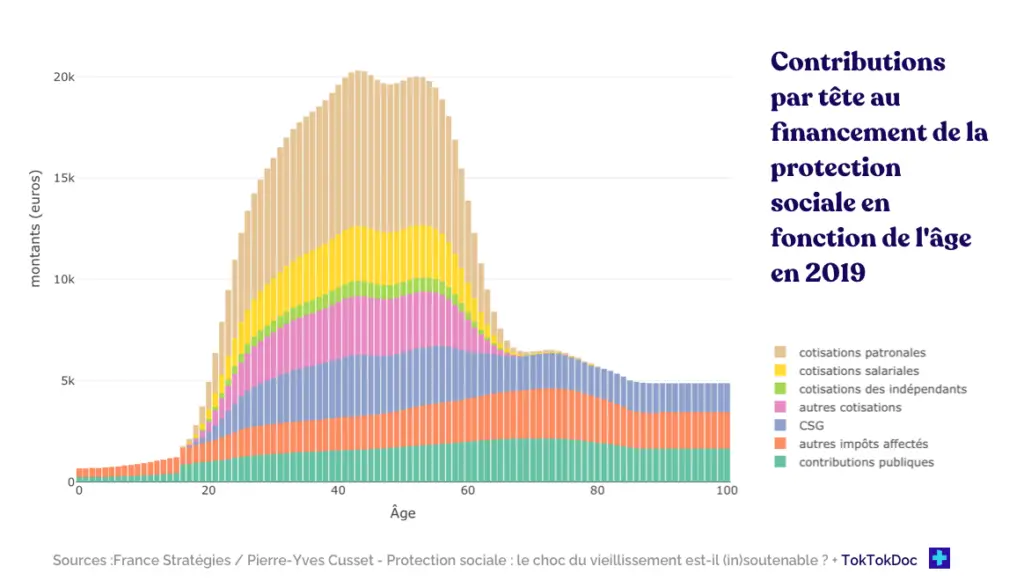
Charges, coûts… et les recettes alors ? Avec un taux de fécondité tombé à 1,68 enfant par femme en 2023, la France patine. « Une baisse des naissances d’une ampleur inédite depuis la fin du baby-boom » écrit même l’INSEE. Or ce sont majoritairement les actifs qui financent la protection sociale. Dans une société vieillissante, avec une croissance en berne et sans réformes majeures, leur diminution risque de faire s’effondrer le socle du système, déjà soumis à la pression d’en endettement devenu intolérable.
Commencer par le commencement : pour un parcours coordonné de la personne âgée
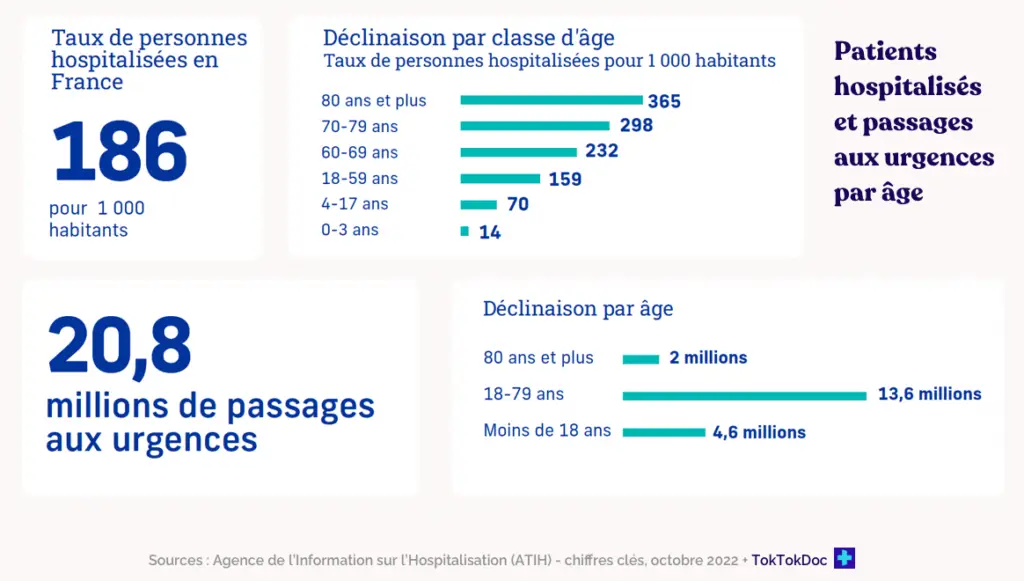
Revenons à la base : pour ralentir la dépendance, freiner la hausse des affections de longue durée, diminuer la charge des aidants, bref soulager le système, il faut commencer par assurer une prise en soin adaptée et préventive. Tout commence (et passe) par là. Parmi les symptômes qui montrent que nous n’y sommes pas, rappelons par exemple que quatre personnes hospitalisées de manière évitable sur cinq ont 65 ans ou plus, et une sur trois 85 ans ou plus. Ou encore que 60% des passages aux urgences pourraient être évités si les maladies chroniques étaient correctement prises en charge en Ehpad.
Dans un contexte où les médecins se font rares et sont inégalement répartis sur le territoire, beaucoup a déjà été écrit (et fait, disons-le) pour adapter l’offre à la demande. C’est le domaine de l’innovation et de la réforme. Qui contient autant d’initiatives salutaires que de coups de frein intempestifs. On y parle prévention et efficience. Augmentation des taux d’encadrement, délégation de tâches, mutualisation des ressources soignantes, médecine distancielle voire télémédecine. Reste à généraliser des parcours coordonnés pensés pour la personne âgée dépendante qui combinent tout cela.
En commençant par là où l’effet de levier est le plus fort. Là où sont accueillies les personnes présentant le plus de pathologies, les plus dépendantes, où le personnel (et les solutions) manquent. Là aussi où le rassemblement sous la forme d’habitat collectifs permet d’envisager des mutualisations vertueuses. C’est le domaine que TokTokDoc investit sans relâche depuis 2017 : celui des Établissement d’hébergement pour personnes âgées dépendantes (Ehpad), avec le modèle unique de télémédecine hybride assistée et mutualisée, pensée pour le secteur médico-social. Une façon d’apporter le soin là où on en a le plus besoin.
Pour en savoir plus sur les spécialités accessibles, les volets préventif et curatif, programmés ou non programmés, ainsi que sur les axes thérapeutiques développés : rendez-vous ici, ou n’hésitez pas à me contacter !
À bientôt,
Dan