Cet article fait partie d’une série un peu particulière :
📅 4 semaines
👉 4 épisodes
…pour vous parler d’une actualité brûlante. Plus précisément d’une solution qui marche, issue d’une collaboration unique entre acteurs publics, territoriaux et privés.
L’épisode #1 (« Le problème ») est accessible ici.
Bonne lecture !
Episode 2/4 : une solution
La télémédecine est porteuse de promesse : éviter aux résidents d’Ehpad la pénibilité et la désorientation liée aux déplacements, libérer du temps médical aux médecins, permettre de « joindre » facilement un spécialiste éloigné, soulager les équipes soignantes… Mais l’innovation, télémédecine en tête, reste trop souvent à la porte des établissements, car elle nécessite une organisation adaptée à ces situations complexes. Et qui peut la porter ?
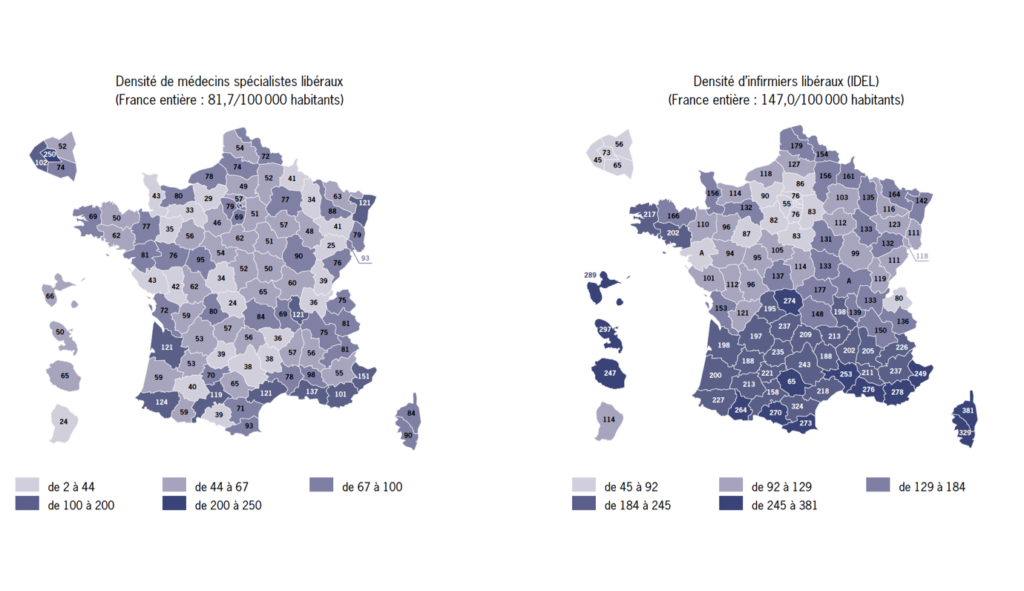
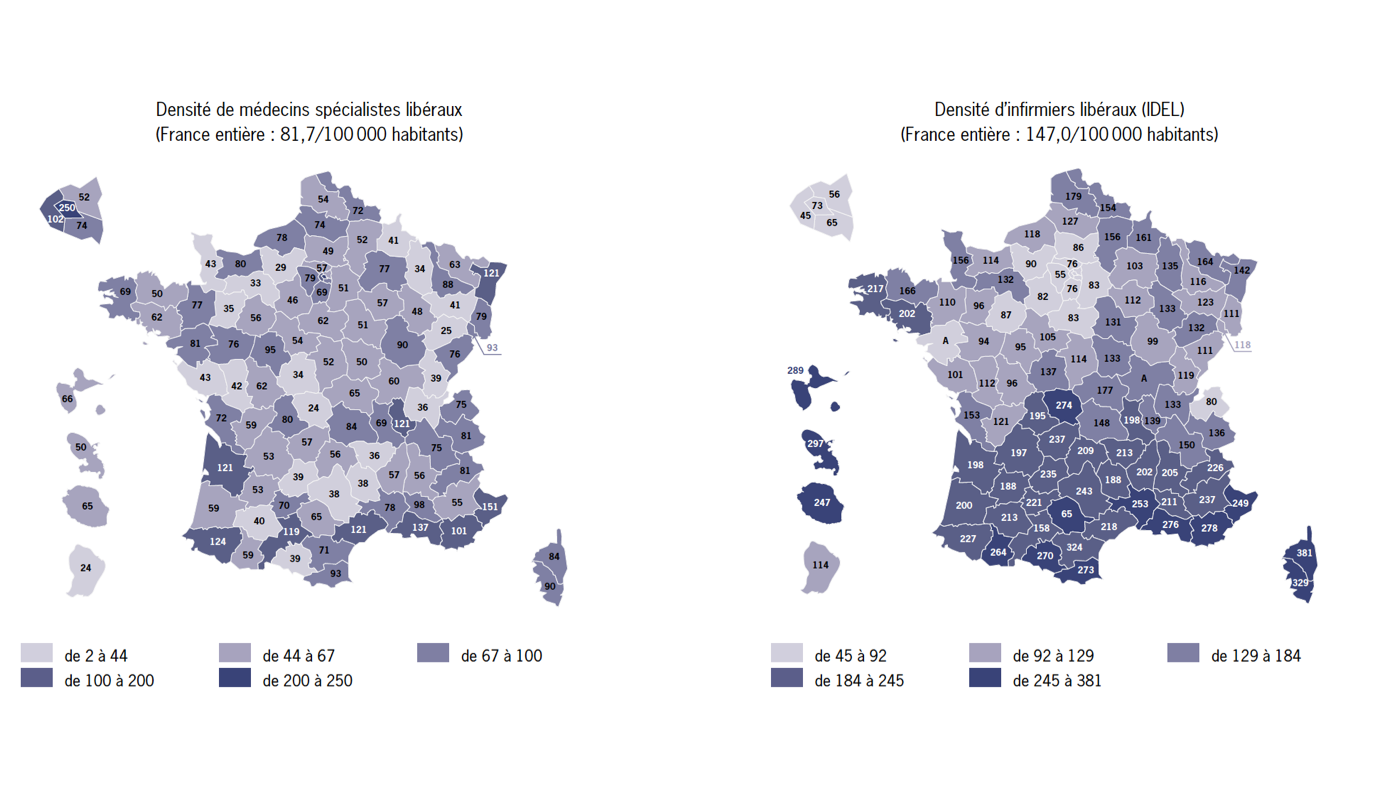
- Si 71% des médecins ont déjà effectué une téléconsultation, ce n’est le cas que pour moins de 3% des gériatres. Seuls 9% des médecins téléconsultants l’avaient fait avec un patient hospitalisé ou un patient résident en Ehpad.
- 15 % du personnel d’Ehpad a moins d’un an d’ancienneté. 63 % déclarent des postes non pourvus depuis plus de six mois. À cela s’ajoutent des budgets soins contraints, l’impossibilité à financer de nouvelles pratiques sur leurs fonds propres, et un saupoudrage public via des appels à projets qui s’arrêtent tous très (trop) vite et empêchent un déploiement pérenne des solutions.
Une innovation sans porteurs donc, sans argent, et même sans patients : car à quoi devrait ressembler une télémédecine auprès de personnes âgées fragiles, polypathologiques, avec un personnel réduit à peau de chagrin et qui doit déjà rogner sur les temps de soins ?
👥 Ce que peut la télémédecine accompagnée
Il existe un maillon, une des rares professions dont la démographie va croissant. Dont les capacités pourraient être encore plus mises à profit. Ils sont près de 700 000 aujourd’hui, ils seront 900 000 en 2040 : ce sont les infirmières et les infirmiers. Eux seuls ont les effectifs pour arpenter les déserts médicaux et porter la télémédecine là où on en a besoin.
À condition de les placer dans une organisation fluide qui donne sa place à chacun, au meilleur de ses compétences. Car la solution sera intégrée ou ne sera pas : le saupoudrage, les silos, les faisceaux, les actes à l’unité, tout ce qui morcelle consomme une énergie (humaine, financière) folle avec une déperdition qui l’est tout autant.
Comment articule-t-on cette profession paramédicale avec le tissu médical ? Sur quels territoires, avec quelle organisation, quels outils, quelles modalités de financement l’infirmière ou l’infirmier peut-il ou peut-elle devenir le bras armé du médecin de demain au service des plus fragiles ?
À suivre dans notre prochain épisode : le terrain.