Appareil législatif grippé, déficit incontrôlé
Seuls 49% des textes relevant de la loi de financement de la sécurité sociale (LFSS) de 2024 ont été définitivement adoptés pendant l’année parlementaire 2023-2024. Alors même « qu’un taux d’application normal pour la LFSS dépassait les 80 %, voire 90 %, avant la crise covid. » Lors du bilan annuel de l’application des lois établi par le Sénat le 14 mai, Philippe Mouiller a dressé un constat froid de l’inefficience actuelle de notre appareil législatif. Certes, l’instabilité gouvernementale n’a pas aidé. Mais elle n’explique pas tout : six des huit lois adoptées définitivement ont appelé à elles seules « un total de 248 mesures réglementaires d’application »…
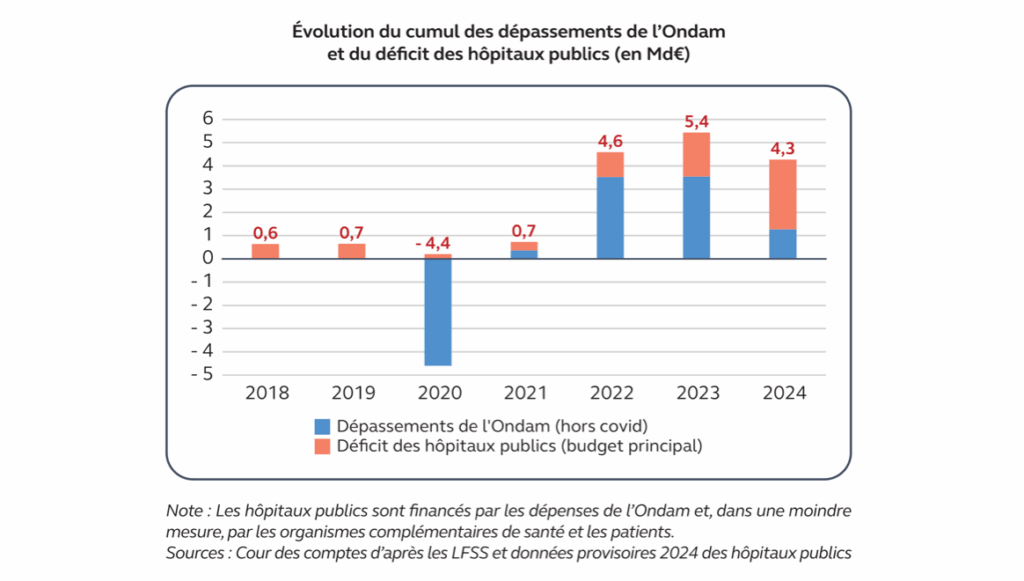
Nous sommes très loin d’un fonctionnement fluide et réactif permettant à un système confronté à de graves crises de s’adapter. Car en face, les alertes ont viré au rouge foncé. Pour une fois, je ne développerai pas ici les symptômes sanitaires et sociaux, qui ne font plus débat. La Cour des comptes ayant publié deux documents importants coup sur coup, on abordera ici les aspects économiques et organisationnels. Florilège non exhaustif : « un pilotage efficace à retrouver », « une trajectoire des comptes sociaux hors de contrôle », « des réformes nécessaires », « renforcer la qualité et l’efficacité des services financés par la sécurité sociale », etc.12 000 vies sauvées par an, et 800m€ de bénéfices générés après déduction des coûts de déploiement.
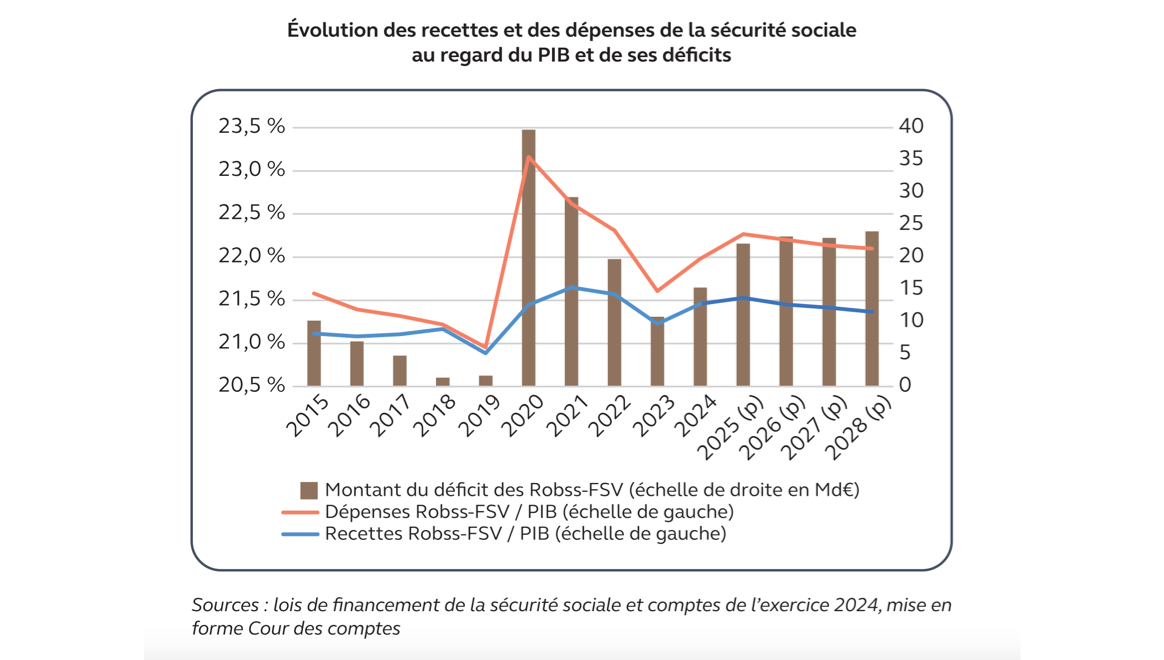
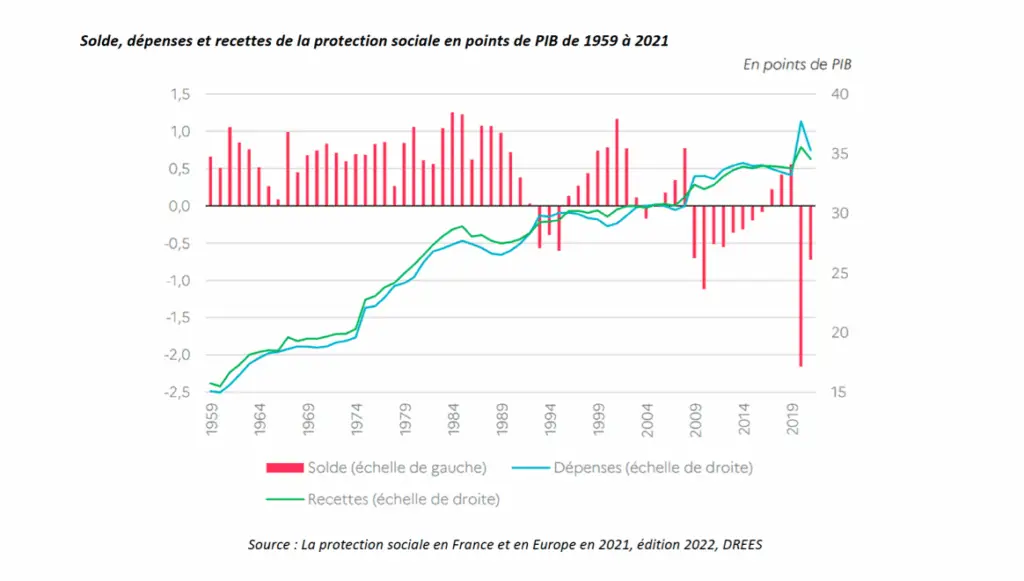
Résultat : 15,3 Md€ de déficit en 2024, 4,8 Md€ de plus que prévu, dont 13,8 Md€ (90%) pour la branche maladie seule. La stabilisation espérée n’a pas eu lieu. Et la trajectoire des comptes sociaux est « hors de contrôle ». Ce sera 22,1 Md€ (!) de déficit en 2025. 24,1 Md€ au moins en 2028. Rappelons qu’avec 251 Md€, la branche maladie représente quasiment la moitié des dépenses du régime général, qui atteignent en 2024… 20% du PIB. Pour avoir une idée de l’ordre de grandeur, un exemple : la « fréquence des erreurs affectant les remboursements de frais de santé » atteint 7,2%, pour un montant (en augmentation) de 3,3 Md€ !
Le virage domiciliaire n’aura pas lieu
La trajectoire prévue pour 2025 suppose la réalisation de mesures d’économie pour l’assurance maladie d’un montant sans précédent : 5,2 Md€. Or nous sommes face à un immense défi : les personnes nées en 1945, au début du baby-boom, ont 80 ans en 2025. Les 75-85 ans sont plus de 6 millions aujourd’hui. Entre 2030 et 2040, ces personnes auront entre 85 et 95 ans et seront, pour leur plus grande part, en perte d’autonomie. Et la Cour de rappeler : « alors que cette inflexion est identifiée depuis de nombreuses années, la branche ne dispose pas d’outils de projection et d’analyse approfondies des besoins de financement à long terme. »
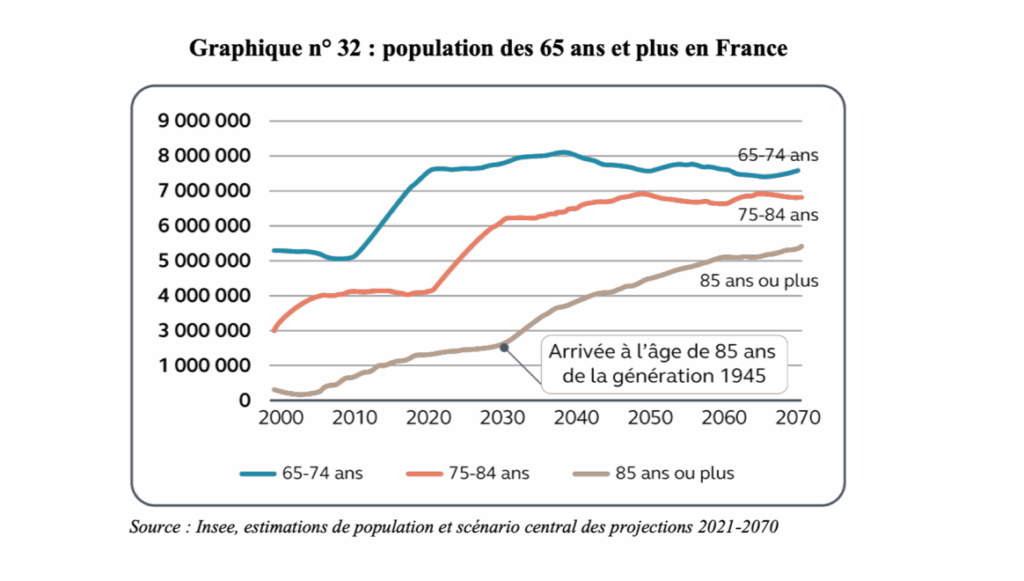
La solution, promue par le gouvernement : un fort « virage domiciliaire », c’est-à-dire favoriser le maintien des personnes âgées dépendantes le plus longtemps possible à leur domicile, plutôt qu’en Ehpad. Avec des hypothèses : faire baisser de 41 à 37% la prise en charge en établissement. La Cour prend des pincettes en détaillant cet objectif « ambitieux » : cela signifierait que 85% des bénéficiaires de l’allocation personnalisée d’autonomie d’ici à 2030 seraient accompagnés à domicile…? On peine à voir (et à croire) que le secteur, dans sa structuration actuelle, pourra encaisser une telle montée en charge en cinq ans. Notamment quand on connaît la pénurie de professionnels. Et le poids (social, économique) que portent déjà les aidants familiaux.
Conséquence plus que probable : l’Ehpad est là pour durer. Les baby-boomers auront 85 ans en 2030 ? C’est précisément l’âge moyen d’entrée en établissement. Le niveau de dépendance des résidents s’accroît depuis 2011. En 2022, 54 % étaient très dépendants (GIR 1 et 2). Si quand bien même le virage domiciliaire tant souhaité avait lieu, et que les Ehpad accueillaient en 2040 le même nombre de résidents qu’en 2020 (!), la seule augmentation du taux de dépendance nécessiterait une hausse d’effectifs de 61 000 ETP (soit 3,3 Md€). La tendance qui s’annonce est celle d’une concentration en Ehpad des situations de dépendance les plus lourdes. Que nous n’avons que trop tardé à anticiper : il faut transformer l’offre, notamment avec une médicalisation accrue par tous les moyens disponibles.
Piloter ou subir ?
Manque de mesures et de contrôle d’après la Cour des comptes. Un appareil législatif grippé selon le Sénat. Un déficit qui s’aggrave. Le système de santé patine et peine à se réformer. L’instabilité gouvernementale, comme les agendas politiques fragilisent le nécessaire travail de fond. Attention, beaucoup de bonnes volontés sont à l’œuvre, au sein de l’administration comme des élus. Mais suffiront-elles ? La ministre des comptes publics, Amélie de Montchalin, a expliqué en commission d’enquête sénatoriale vouloir fusionner ou supprimer « un tiers des opérateurs ». La directrice générale de l’offre de soins, Marie Daudé, a listé les chantiers (simplification, territorialité, financement…) lors d’une conférence organisée le 21 mai dans le cadre de Santexpo.
Elle y a aussi parlé d’« écosystèmes ». Autrement dit, reconnaître et intégrer la diversité des acteurs de la santé en France, y compris privés, y compris les plus innovants. À l’heure où le mandat d’un directeur général est plus long que celui d’un premier ministre, les propositions d’organisation et d’offres se sont multipliées ces dernières années. Pilotables, mesurables, sources d’économies. Il est temps d’assurer plus de perméabilité entre les secteurs publics et privés. Dans l’autre camp, les syndicats professionnels travaillent aussi à ce rapprochement : celui des entreprises de télémédecine, mais aussi dernièrement le Medef, qui a lancé sa « taskforce » santé, copilotée par Yves Laqueille et l’ancien directeur général de la Cnam Frédéric Van Roekeghem.
Ni sclérosé, ni open bar, et si le système de santé français montrait la voie et devenait vraiment agile ? Une dénormation et une modernisation choisies et pilotées, qui nous épargneraient les coupes sombres de l’austérité, mais aussi le libertarisme populiste à la tronçonneuse. Ou la perspective de devoir ressortir du placard le squelette de la TVA sociale – autrement dit augmenter un impôt inégalitaire. Pierre Pribile encore : « la sécurité sociale doit avoir 80 ans, ce n’est pas énorme à l’échelle de notre pays. Et il s’en faudrait de peu que cette parenthèse se referme si on n’est pas capable d’en assurer le financement dans la durée. » Et d’ajouter que « cette équation a une multitude de solutions ». Bonne nouvelle : les acteurs du grand âge, du numérique, du secteur privé, et tout cela à la fois, en détiennent une partie. Reste à leur faire confiance.
À bientôt,
Dan